Catarata
La catarata es la opacidad parcial o total del cristalino. La opacidad provoca que la luz se disperse dentro del ojo y que no se pueda enfocar en la retina, lo que crea imágenes difusas.[1] Es la causa más común de ceguera tratable con cirugía. Las cataratas se atribuyen más comúnmente al envejecimiento. Con el tiempo, se depositan partículas de un color café-amarillo que poco a poco van volviendo opaco el cristalino. También pueden deberse a otros factores, como un trauma, la exposición a la radiación ultravioleta, la toma de ciertos medicamentos o la enfermedad celíaca no diagnosticada.[2][3][4]
| Catarata | ||
|---|---|---|
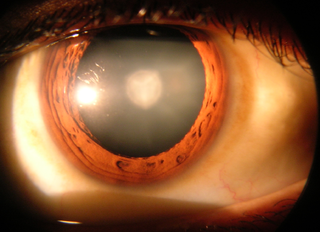 Catarata, vista con lámpara de hendidura. | ||
| Especialidad | oftalmología | |
| Síntomas | Colores desvaídos, visión borrosa, halos alrededor de la luz, problemas con luces brillantes, problemas para ver de noche | |
| Causas | Envejecimiento, traumatismo, exposición a la radiación, después de una cirugía ocular, genética. | |
| Prevención | Gafas de sol, dieta adecuada, no fumar | |
| Tratamiento | Gafas, cirugía. | |
| eMedicine | article/1210914 (Cataratas relacionadas con la edad) | |
Las cataratas generan problemas para apreciar los colores, cambios de contraste y actividades cotidianas como conducir, leer, etcétera.[5][6]
Causas
editarEdad
editarEs la causa más común.[7] Las proteínas se desnaturalizan y se degradan con el tiempo; el proceso se acelera por enfermedades como la diabetes y la hipertensión. Factores ambientales como toxinas y la radiación ultravioleta (UV) tienen un efecto acumulativo, con el tiempo. Estos efectos se pueden agravar por la pérdida de mecanismos de protección y restauración, por alteraciones en la expresión del genoma y procesos químicos dentro del ojo.[cita requerida]
Traumatismo
editarUn traumatismo puede causar que los tejidos del cristalino se inflamen y adquieran una coloración blanca. Mientras la hinchazón se reduce conforme pasa el tiempo, la coloración blanca puede retenerse. En el caso de golpes severos o heridas que perforen el ojo, la cápsula en la cual se encuentra el cristalino puede dañarse, lo que permite que los fluidos dentro del ojo entren rápidamente al cristalino y genere inflamación y que adquiera coloración blanca y se obstruya el paso de la luz a la retina. Después de un shock eléctrico las cataratas pueden desarrollarse de un 0,7 a un 8%.[cita requerida]
Radiación
editarSe ha demostrado que la radiación UV, específicamente la UV-B, causa cataratas, y hay evidencia de que el uso de lentes oscuros desde edades tempranas puede retardar el desarrollo de éstas más adelante. Por medio de experimentos en humanos y en animales, se descubrió que la exposición a microondas puede causar cataratas. El mecanismo no se conoce a detalle, pero se cree que radica en cambios de calor en las enzimas que en general protegen las proteínas del cristalino. Las cataratas también se han asociado con la radiación ionizante como los rayos X. Además de las causas anteriores, también puede haber daño estructural al ADN de las células del cristalino.[cita requerida]
Los choques eléctricos pueden desnaturalizar y emblanquecer las proteínas que se encuentran por coagulación. Este es el mismo proceso que hace que la clara de los huevos se vuelvan blancas cuando se cocinan.[cita requerida]
La radiación infrarroja asociada a fuentes de calor puede generar cataratas: es conocido este efecto en trabajadores de fundición de metales y vidrio.[8] Los rayos láser de suficiente potencia también pueden dañar el ojo y los tejidos epiteliales.
Genética
editarLa genética es un factor importante en el desarrollo de las cataratas, comúnmente por medio de mecanismos que tratan de proteger el cristalino. La presencia de cataratas en los jóvenes en general se debe a algún síndrome.[cita requerida]
Algunos ejemplos de anormalidades cromosómicas asociadas a las cataratas son: el síndrome de maullido de gato, el síndrome de Down, el síndrome de Turner y el síndrome de Edward. En el caso de trastornos de cromosomas únicos, los ejemplos son: el síndrome de Alport, el síndrome de Conradi–Hünermann, la aniridia y el síndrome de Lowe, entre otros.[cita requerida]
Enfermedades de la piel
editarLa piel y el cristalino tienen el mismo origen embrional y pueden verse afectados por las mismas enfermedades. Quienes padecen dermatitis atópica y eczema ocasionalmente desarrollan una úlcera en escudo. La ictiosis es un trastorno autosómico recesivo asociado a las cataratas cuneiformes y de esclerosis nuclear. También el síndrome del nevo de las células basales y el pénfigo tienen asociaciones similares.[cita requerida]
Consumo de sustancias adictivas
editarEl tabaquismo ha mostrado un aumento del doble en el desarrollo de cataratas escleróticas y que triplica el desarrollo de cataratas subcapsulares posteriores. Existe evidencia contradictoria en cuanto a los efectos del consumo de alcohol. Algunas encuestas han mostrado un nexo, pero otros estudios de seguimiento de los pacientes no lo han confirmado.[cita requerida]
Medicamentos
editarAlgunos medicamentos (como los corticosteroides) pueden inducir el desarrollo de cataratas. Pacientes con esquizofrenia tienen factores de riesgo de opacidad del cristalino (como diabetes, hipertensión y desnutrición), pero es poco común que los medicamentos para controlar la esquizofrenia contribuyan a la formación de cataratas. La miosis y el triparanol pueden aumentar el riesgo.[cita requerida]
Enfermedad celíaca no diagnosticada
editarEn algunas personas, la formación de cataratas puede deberse a una celiaquía no diagnosticada. Se han documentado muchos casos en jóvenes.[3][4]
Clasificación
editarExisten fundamentalmente dos tipos:
- Catarata congénita: producida por la existencia de una lesión hereditaria o una agresión sobre el embrión durante su desarrollo (p.ej. rubéola).[9] Se las divide en:
- Sin asociaciones sistémicas
- Catarata hereditaria aislada.
- Catarata zonular: nuclear, laminar, capsular y de las suturas.
- Catarata polar: polar anterior, polar posterior.
- Otros tipos: coronaria supranuclear, de puntos azules, total y membranosa.
- Catarata hereditaria aislada.
- Con asociaciones sistémicas
- Alteraciones metabólicas: galactosemia, deficiencia de galactocinasa, síndrome oculocerebrorrenal de Lowe.
- Infecciones prenatales: Sx de TORCH.
- Anomalías cromosómicas
- Síndromes esqueléticos
- Síndrome de Hallermann-Streiff-Francois.
- Síndrome de Nance-Horan.
- Sin asociaciones sistémicas
- Catarata adquirida: es el tipo más frecuente y es la principal causa de pérdida de visión entre los mayores de 55 años. Está causada por la acumulación de células muertas en el cristalino. Existen varias modalidades:
- Senil
- Morfología: subcapsular anterior, subcapsular posterior, nuclear, cortical y en árbol de Navidad.
- Madurez: inmadura, madura, hipermadura, morgagniana.
- Presenil
- Relacionada con diabetes mellitus.
- Relacionada con distrofia miotónica.
- Relacionada con dermatitis atópica.
- Relacionada con neurofibromatosis tipo 2.
- Relacionada con el tabaquismo.
- Traumática
- Lesión penetrante directa.
- Contusión.
- Choque eléctrico.
- Radiaciones ionizantes.
- Radiación infrarroja.
- Inducida por fármacos
- Secundaria
- Uveítis anterior crónica.
- Glaucoma de ángulo cerrado congestivo agudo.
- Miopía alta (patológica).
- Distrofias hereditarias del fondo de ojo.
- Senil
Patogenia
editarLa transmisión de la luz disminuye con la edad, sobre todo para las longitudes de onda más cortas (hasta 10 veces menos). Esto se debe a dos razones:
- Morfológicamente, las células del cristalino pierden en parte la organización de su citoesqueleto, desarrollan vacuolas y cuerpos densos;
- Se produce una modificación progresiva de las proteínas del cristalino, que genera un disfuncionamiento de los canales iónicos y por tanto un incremento de los niveles de sodio en el interior del cristalino y una disminución del transporte de fluidos.
Todo ello influye en la pérdida de transparencia del trasero cristalino.[10]
Las modificaciones postraduccionales de las proteínas se acumulan a lo largo de la vida.[cita requerida] Además de producirse ligamientos cruzados entre proteínas y degradación, que ocurren en cualquier tipo celular, en el cristalino se produce además de forma significativa un proceso de glicación no enzimática.[11] La glicación se produce en las cristalinas sobre los grupos amino de los residuos de lisina. In vitro, esta reacción produce un pigmento fluorescente amarillo, similar al detectado en los cristalinos humanos de edad avanzada, denominado lipofuscina. A pesar de los cambios de color, la cantidad de proteína glicada es menor del 5 % en los cristalinos de edad avanzada. La glicación de las cristalinas se debe probablemente a su interacción con el ácido ascórbico y/o la glucosa y posiblemente el glutatión inhibe este proceso, manteniendo estos compuestos en estado reducido.
Cuando la organización de las cristalinas se altera, la transmisión de la luz a través del cristalino disminuye. Esto puede inducirse por acumulación de agua en el cristalino, formación de complejos proteicos de alto peso molecular y acumulación de vacuolas en el interior de las fibras con la edad.
En ciertas condiciones metabólicas asociadas con las cataratas, como la diabetes o la galactosemia, las altas concentraciones de glucosa/galactosa en sangre producen un aumento de la acumulación intracelular de glucosa en el interior de las fibras del cristalino, que satura la vía metabólica de la glicólisis anaerobia. Esto produce una desregulación de las vías metabólicas asociadas, que conduce a la reducción de los niveles de ATP y glutatión, y daño celular secundario, aumentando la difusión de la luz (cataratas). Asimismo, la presencia de niveles altos de glucosa, fructosa y glucosa-6-fosfato podrían inducir glicación no enzimática, aumentando el daño a las proteínas celulares y la opacidad del cristalino en un proceso independiente de la edad.[10]
Otro componente importante en el desarrollo de cataratas es el efecto de la luz UV. La luz cercana a la UV se absorbe por los residuos de triptófano de las proteínas, convirtiéndose en un cromóforo fluorescente, que puede generar radicales libres. Estos compuestos atacan las proteínas, alterando su función. La inactivación por esta vía de proteínas como las bombas sodio-potasio produce acumulación de agua y opacificación, al menos en modelos animales. El oxígeno aumenta la tasa de foto-oxidación, y la vitamina E, la vitamina C y el glutatión reducen los efectos del daño por la luz UV.[10]
Cuadro clínico
editarLos síntomas son varios, aunque hay algunos que se comparten por la mayoría como la reducción de visión (síntomas principales de traseros escleróticas y brunescentes) y ver brillos (para las cataratas capsulares).
El grado de desarrollo de las cataratas se mide por una prueba de agudeza visual, que consiste principalmente en el uso de la cartilla de Snellen para determinar hasta que punto es capaz de observar a detalle el paciente.
Tratamientos
editarCirugía
editarLa cirugía de cataratas puede ser hecha en cualquier punto del desarrollo de la catarata, en la actualidad ya no requiere de la madurez del cristalino. Es una cirugía ambulatoria y utiliza anestesia local. Aproximadamente un 90 % de los pacientes alcanzan una visión corregida de 20/40 o mejor después de la cirugía.
Varias evaluaciones han encontrado que la cirugía solamente puede alcanzar las expectativas cuando hay una disfunción significativa de la visión antes de la cirugía. En algunos países desarrollados se nota una tendencia de sobreusar la cirugía de cataratas, lo cual conduce a resultados decepcionantes o poco significativos para los pacientes.
La facoemulsificación es el método quirúrgico más utilizado hoy en día. Este procedimiento utiliza vibraciones ultrasónicas para emulsificar el cristalino opaco. Generalmente la cirugía por facoemulsificación consta de los siguientes pasos:
- Anestesia: Se le quita sensibilidad al ojo por medio de anestesia local en forma de gotas de ojos o como una inyección alrededor de los ojos.
- Incisión corneal: Se hacen dos cortes a través de la córnea transparente para permitir la inserción del lente intraocular.
- Capsulorrexis: Se utiliza una aguja o pequeño fórceps para hacer una ranura en la cápsula que contiene al cristalino
- Facoemulsificación: Se usa una sonda para romper y emulsificar el cristalino usando ondas ultrasónicas. Esa misma sonda filtra el líquido resultante de la emulsificación. También existe la opción de realizarla con el láser de femtosegundo, que además se utiliza para llevar a cabo la incisión. Este láser es especialmente útil para tratar casos complejos, ya que aporta un alto grado de precisión.[12]
- Irrigación y Aspiración: El córtex (parte superior de la catarata) se aspira. El fluido se extrae y remplaza con solución salina para evitar el colapso de la estructura anterior (parte frontal del ojo).
- Inserción del lente intraocular: Un lente plástico plegable es insertado en lugar del cristalino mientras está doblado. En algunos casos se inyecta antibiótico para minimizar el riesgo de infección. Finalmente se inyecta agua con sal en las heridas corneales para hacer que esa área se inflame y selle el área de la incisión.
- La extracción extracapsular consiste en quitar el cristalino de manera manual, pero dejando la mayoría de la cápsula que lo contiene intacta. El cristalino se saca del ojo por una abertura de 10-12 mm que se cierra suturando al final de la operación. La extracción extracapsular es menos frecuente que la facoemulsificación y se utiliza con cataratas muy duras o en casos en los cuales la facoemulsificación puede tener complicaciones.
- Las cataratas de Incisión Pequeña Manual (SICS) ha evolucionado de la operación de catarata extracapsular. En SICS el cristalino se extrae por túnel esclerocorneal que tiene la cualidad de sellarse por cuenta propia y es a prueba de agua. A pesar de que su nombre dice incisión pequeña, dicha incisión es más grande que la de facoemulsifiación. Esta cirugía es cada vez más popular en los países dónde la facoemulsificación aún no es tan accesible o es limitada.
- La extracción intracapsular se hace poco. La operación consiste en remover en un solo paso el cristalino y la cápsula que lo contiene por una incisión de gran tamaño mientras se aplica presión a la membrana vítrea. Esta cirugía tiene un alto índice de complicaciones.
Cuidados posoperatorios
editarLa etapa posoperatoria es usualmente corta y es el periodo de recuperación del ojo. El paciente generalmente sale del ambulatorio en el día de la cirugía, pero se le recomienda moverse con cuidado y evitar levantar cosas pesadas para no forzar su cuerpo realizando esfuerzos muy grandes. El ojo es comúnmente cubierto por un parche y por las noches se recomienda utilizar unas gafas protectoras durante varios días después de la operación para evitar que el paciente frote sus ojos mientras duerme.
En todas las operaciones de cataratas se quita el cristalino opaco (por las cataratas) y se reemplaza por una lente intraocular que se queda en su lugar de manera permanente; usualmente esos lentes son monofocales, corrigiendo la visión desde cerca o lejos. También se pueden colocar lentes intraoculares multifocales para mejorar la visión de cerca y lejos de forma simultánea, pero también pueden provocar incomodidades no previstas al paciente.
Complicaciones
editarAlgunas de las complicaciones serias durante las operaciones de cataratas pueden ser desprendimiento de la retina y endoftalmitis. En ambos casos el paciente notará una reducción significativa de su visión. En el caso de la endoftalmitis, los pacientes generalmente sentirán dolor y en el caso de los de desprendimiento de retina presentarán defectos del campo visual unilaterales, reflejos, manchas en su visión y vista borrosa.
El riesgo del desprendimiento de retina se estima en aproximadamente 0,4 % dentro de 5,5 años, correspondiente a un factor de 2,3 veces más comparados con la incidencia natural. La incidencia aumenta casi de manera lineal conforme pasa el tiempo hasta al menos 20 años después de la operación. El grupo con mayor riesgo son los pacientes de incidencia de desprendimiento retinal pseudofáquica y alcanza hasta el 20 %.
El riesgo de endoftalmitis ocurre después de la cirugía en 1 de cada 1000 pacientes.
La opacificación capsular posterior es una condición que se presenta varios meses o años después de la operación de las cataratas; la visión se va deteriorando y vuelven a incurrir los problemas con los reflejos y brillos en la visión. Ocurre usualmente debido al emblanquecimiento de la parte posterior de la cápsula que rodea al lente introcular, por lo tanto llamada opacificación posterior de la cápsula. La regeneración de las células restantes del cristalino podrían ser la causa, y mientras más joven sea el paciente, mayor es la probabilidad de que ocurra. La solución a este problema es quitar esos pequeños tejidos utilizando un láser de tipo YAG que puede ser dirigido de manera muy precisa y los tejidos retirados caen directamente al fondo del ojo. Este procedimiento deja suficiente tejido para soportar el lente intraocular, pero retira el tejido suficiente para permitir el paso directo de luz hasta la retina. Efectos secundarios serios son raros. La opacificación posterior capsular es común y ocurre en 1 de 4 operaciones, pero dichas cantidades van a la baja desde la introducción de lentes intraoculares modernos.
Toque vítreo es una complicación posible de la extracción de cataratas intracapsular.
Lanosterol
editarInvestigaciones recientes sugieren que el lanosterol podría ser decisivo en la prevención de la formación de cataratas en los mamíferos.[13]
Véase también
editarReferencias
editar- ↑ Laroche, Laurent (1998). Cirugía de la catarata. Elsevier España. ISBN 9788445805992. Consultado el 7 de noviembre de 2017.
- ↑ «Cataracts». NIH National Eye Institute. 3 de agosto de 2019.
- ↑ a b «Gluten y ojos: ¿La celiaquía puede afectar a la vista?». Grupo de Trabajo Sobre Enfermedad Celíaca y Sensibilidad al Gluten No Celíaca.
- ↑ a b Fousekis FS, Katsanos A, Katsanos KH, Christodoulou DK (abril de 2020). «Ocular manifestations in celiac disease: an overview». Int Ophthalmol (Revisión) 40 (4): 1049-1054. PMID 31916055. doi:10.1007/s10792-019-01254-x.
- ↑ Allen, David; Vasavada, Abhay (15 de julio de 2006). «Cataract and surgery for cataract». BMJ : British Medical Journal 333 (7559): 128-132. ISSN 0959-8138. PMC 1502210. PMID 16840470. Consultado el 3 de octubre de 2021.
- ↑ Nizami, Adnan A.; Gulani, Arun C. (2021). Cataract. StatPearls Publishing. Consultado el 3 de octubre de 2021.
- ↑ Sánchez, Ana Sánchez-Jara (2011). Nuevas aportaciones a la correlación clínico molecular de la catarata senil [Recurso electrónico: PDF]. Universidad de Salamanca. ISBN 9788478001408. Consultado el 7 de noviembre de 2017.
- ↑ «Copia archivada». Archivado desde el original el 1 de mayo de 2015. Consultado el 11 de mayo de 2015.
- ↑ Malformaciones Congenitas. Editorial Universitaria. 2005. ISBN 9789561117471. Consultado el 7 de noviembre de 2017.
- ↑ a b c Forrester et al. (2002). «The eye: basic sciences in practice». Saunders (Elsevier). ISBN 0-7020-2541-0.
- ↑ Birren et al. (1996). «Birren Encyclopedia of Gerontology V1». Academic Press. ISBN 0-12-226861-X.
- ↑ «Cirugía de catarata | IMO». www.imo.es. Consultado el 25 de octubre de 2017.
- ↑ Ling Zhao, Xiang-Jun Chen, Jie Zhu, Yi-Bo Xi, Xu Yang, Li-Dan Hu, Hong Ouyang, Sherrina H. Patel, Xin Jin, Danni Lin, Frances Wu, Ken Flagg, Huimin Cai, Gen Li, Guiqun Cao, Ying Lin, Daniel Chen, Cindy Wen, Christopher Chung, Yandong Wang, Austin Qiu, Emily Yeh, Wenqiu Wang, Xun Hu, Seanna Grob (julio de 2015). «Lanosterol reverses protein aggregation in cataracts». Nature. doi:10.1038/nature14650.
Enlaces externos
editar- En MedlinePlus hay más información sobre Cataratas
- Tutoriales Interactivos de Salud Medline Plus: Cataratas. Utiliza gráficas animadas y se puede escuchar el tutorial
- Rodríguez Rodríguez AA, Leria M. Resultados de la cirugía de catarata en la población trinitaria. BMJ. 2011.