Úlcera
Una úlcera (del latín ulcus) es una llaga en la piel o en una mucosa, acompañada de la desintegración del tejido. Las úlceras pueden provocar la pérdida completa de la epidermis y, a menudo, de porciones de la dermis e incluso de la grasa subcutánea. Las úlceras son más frecuentes en la piel de las extremidades inferiores y en el tracto gastrointestinal. Una úlcera que aparece en la piel suele ser visible como un tejido inflamado con una zona de piel enrojecida. Una úlcera cutánea suele ser visible en caso de exposición al calor o al frío, irritación o un problema de circulación sanguínea.
| Úlceras | ||
|---|---|---|
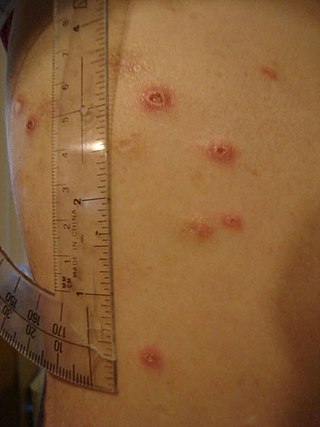 Eritema nodoso - Úlceras que aparecen en la piel de algunos pacientes con enfermedad inflamatoria intestinal. | ||
| Especialidad |
dermatología cirugía | |
También pueden producirse debido a una falta de movilidad, que provoca una presión prolongada sobre los tejidos. Este estrés en la circulación sanguínea se transforma en una úlcera cutánea, comúnmente conocida como escaras o úlceras por decúbito.[1] Las úlceras suelen infectarse y se forma pus.
Signos y síntomas
editarLas úlceras cutáneas aparecen como cráteres abiertos, a menudo redondos, con capas de piel erosionadas. La piel que rodea la úlcera puede estar enrojecida, hinchada y sensible.[2] Los pacientes pueden sentir dolor en la piel que rodea la úlcera y ésta puede supurar líquido. En algunos casos, las úlceras pueden sangrar y, en raras ocasiones, los pacientes experimentan fiebre. A veces parece que las úlceras no cicatrizan; la cicatrización, si se produce, tiende a ser lenta. Las úlceras que se curan en un plazo de 12 semanas suelen clasificarse como agudas, y las de mayor duración como crónicas.
Las úlceras se desarrollan por etapas. En la primera fase, la piel está enrojecida y el tejido subyacente es blando. En la segunda fase, el enrojecimiento de la piel se hace más pronunciado, aparece hinchazón y puede haber algunas ampollas y pérdida de las capas externas de la piel. Durante la siguiente etapa, la piel puede necrosarse hasta las capas profundas de la piel, y la grasa bajo la piel puede quedar expuesta y visible. En el estadio 4, suele producirse una necrosis más profunda, la grasa bajo la piel queda completamente expuesta y el músculo también puede quedar expuesto. En los dos últimos estadios la úlcera puede causar una pérdida más profunda de grasa y necrosis del músculo; en casos graves puede extenderse hasta el nivel óseo, puede comenzar la destrucción del hueso y puede haber sepsis de las articulaciones.
Las úlceras crónicas pueden ser dolorosas. La mayoría de los pacientes se quejan de dolor constante por la noche y durante el día. Los síntomas de la úlcera crónica suelen incluir dolor creciente, tejido de granulación friable, mal olor y descomposición de la herida en lugar de cicatrización.[3] Los síntomas tienden a empeorar una vez que la herida se ha infectado.
Causas
editarLas heridas de las que surgen las úlceras pueden deberse a una gran variedad de factores, pero la causa principal es una circulación sanguínea deficiente. Especialmente, las heridas y úlceras crónicas están causadas por una mala circulación, ya sea por problemas cardiovasculares o por la presión externa de una cama o una silla de ruedas.[2]
Otras causas que producen úlceras cutáneas son las infecciones bacterianas y víricas, las infecciones fúngicas y los cánceres. Los trastornos sanguíneos y las heridas crónicas también pueden producir úlceras cutáneas.[4] Las úlceras venosas de la pierna debidas a una circulación deficiente o a un trastorno del flujo sanguíneo son más frecuentes en los ancianos.
Diagnóstico
editarTipos específicos
editar- Úlcera por insuficiencia arterial: localizada sobre todo en la superficie lateral del tobillo o en los dedos distales
- Úlcera por cortisol: causada por la aplicación prolongada de cremas tópicas con cortisol (esteroides) en determinadas enfermedades cutáneas.[5]
- Úlcera del pie diabético: una complicación importante de la diabetes mellitus, y probablemente el principal componente del pie diabético.
- Úlcera venosa: se cree que se produce debido al funcionamiento incorrecto de las válvulas venosas, generalmente de las piernas.
Clasificación
editarLa clasificación Wagner de las úlceras es la siguiente:[6]
| Grado | Descripción |
|---|---|
| 0 | Lesión preulcerosa o úlcera cicatrizada |
| 1 | Úlcera superficial |
| 2 | Úlcera más profunda en el tejido subcutáneo que expone tejido blando o hueso |
| 3 | Formación de abscesos por debajo, osteomielitis |
| 4 | Gangrena de parte de los tejidos, miembro o pie |
| 5 | Gangrena de toda una zona o pie |
Tratamiento
editarLas úlceras cutáneas pueden tardar mucho tiempo en curarse. El tratamiento suele consistir en evitar que la úlcera se infecte, eliminar el exceso de secreción, mantener un entorno húmedo en la herida, controlar el edema y aliviar el dolor causado por el daño nervioso y tisular.
Normalmente se utilizan antibióticos tópicos para evitar que la úlcera se infecte, y la herida o úlcera suele mantenerse libre de tejido muerto mediante desbridamiento quirúrgico.
Normalmente, como parte del tratamiento, se aconseja a los pacientes que cambien su estilo de vida si es posible y que modifiquen su dieta. Mejorar la circulación es importante en el tratamiento de las úlceras cutáneas, por lo que se suele recomendar a los pacientes que hagan ejercicio, dejen de fumar y adelgacen.
En los últimos años se ha avanzado en la aceleración de la cicatrización de las heridas y úlceras crónicas. Las heridas crónicas producen menos hormonas de crecimiento de las necesarias para la cicatrización de los tejidos, y ésta puede acelerarse sustituyendo o estimulando los factores de crecimiento y controlando al mismo tiempo la formación de otras sustancias que actúan contra ellos.[7]
Las úlceras de pierna pueden prevenirse utilizando medias de compresión para evitar la acumulación de sangre y el reflujo. Es probable que una persona que ha tenido una úlcera cutánea vuelva a tenerla; el uso de medias de compresión todos los días durante al menos 5 años después de que la úlcera cutánea se haya curado puede ayudar a prevenir la recurrencia.
Existen pruebas limitadas de que la terapia de heridas con presión negativa puede ser eficaz para reducir el tiempo de cicatrización de las úlceras de pierna.[8]
Referencias
editar- ↑ Kumar, Vinay; Fausto, Nelso; Abbas, Abul (2004). Robbins & Cotran Pathologic Basis of Disease (en inglés) (7ma edición). Saunders. p. 1230. ISBN 0-7216-0187-1.
- ↑ a b «Skin Ulcers - Risk Factors, Blood Circulation, and Types». Infectious Disease Associates of Tampa Bay (en inglés estadounidense). 7 de junio de 2021. Consultado el 15 de enero de 2024.
- ↑ «Wound Care & Skin Ulcers: Symptoms». Canadian Skin Patient Alliance (en inglés). Archivado desde el original el 19 de junio de 2010.
- ↑ Goodman, Steven (30 de abril de 2013). «What Causes Skin Ulcers?». Embarrassing Issues (en inglés).
- ↑ Bhat, Sriram (2013). Srb's Manual of Surgery (en inglés) (4ta edición). Jaypee Brothers Medical Pub. p. 16. ISBN 9789350259443.
- ↑ Bhat, Sriram (2013). Srb's Manual of Surgery, 4e (en inglés). Jaypee Brothers Medical Pub. p. 17. ISBN 9789350259443.
- ↑ «Wound Care & Skin Ulcers: Treatments». Canadian Skin Patient Alliance (en inglés). Archivado desde el original el 27 de enero de 2010.
- ↑ Dumville, J. C.; Land, L.; Peinemann, F. (Julio de 2015). «Negative pressure wound therapy for treating leg ulcers». The Cochrane Database of Systematic Reviews (en inglés) 2016 (7): CD011354. PMC 6464010. PMID 26171910. doi:10.1002/14651858.CD011354.pub2.
Enlaces externos
editar