Eje hipotálamo-hipofisario
El eje o sistema hipotálamo-hipofisario[1] es un sistema cuya función es mantener la regulación y equilibrio de los niveles hormonales hipofisarios, los cuales a su vez coordinan otras funciones del organismo tales como el crecimiento somático, la maduración gonadal, cambios de adaptación al estrés, lactancia, liberación de hormonas tiroideas o la cantidad de agua excretada por el riñón. El mecanismo por el que se mantiene este equilibrio está definido por la acción estimulante o inhibidora que ejerce el hipotálamo sobre la hipófisis a través de la liberación de hormonas;[2] estas, a su vez, son reguladas a través de un proceso de retroalimentación por los productos finales generados en el tejido diana de cada una de las hormonas hipofisiarias o a través de ritmos pulsátiles circadianos o por influencia del sistema nervioso central.
| Eje hipotálamo-hipófisis | ||
|---|---|---|
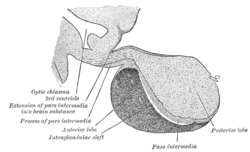 Hipotálamo (arriba) y la Hipófisis (abajo): Adenohipófisis (gris oscuro izquierda), Neurohipófisis (gris claro derecha). Corte longitudinal. | ||
| Nombre y clasificación | ||
| Latín | [TA]: hypophysis [TA]: hypothalamus | |
| TA | A14.1.08.401 | |
| Gray | pág.1275 | |
| Información anatómica | ||
| Sistema | endocrino | |
| Arteria |
arteria hipofisaria superior; infundibular; hipofisaria inferior; Sistema porta hipotálamo-hipofisario | |
|
| ||
Anatomía editar
Hipotálamo editar
Es una estructura del sistema nervioso central, ubicada a nivel del diencéfalo; ocupa cerca del 0.3% de la masa encefálica total. Está ampliamente inervado e irrigado, lo cual le permite un control absoluto de las condiciones físico-químicas de la sangre y, por consiguiente, dar respuestas a través de la secreción neurohormonal o neuroeléctrica. Comprende la zona situada desde el quiasma óptico hasta los tubérculos mamilares, por debajo del tálamo (de ahí su nombre).[3] Consta de 10 núcleos (ver núcleos del hipotálamo), por medio de los cuales ejerce sus funciones neuroendocrinas.
Hipófisis editar
La hipófisis es una estructura de pequeño tamaño, que se encuentra alojada en la silla turca a nivel del hueso esfenoidal; al igual que el hipotálamo, forma parte del diencéfalo. Está conformada por dos porciones bien diferenciadas e histológicamente distintas: una anterior (llamada adenohipófisis), cuya función es la producción de hormonas (ver hormonas hipofisiarias) y otra posterior, llamada neurohipófisis, conformada por haces de fibras nerviosas provenientes del infundíbulo y que corresponden a los axones de las neuronas situadas en este núcleo. Su función consiste en almacenar y secretar las hormonas oxitocina y vasopresina, sintetizadas en el hipotálamo.[4]
Conexiones hipotálamo-hipofisiarias editar
Las dos estructuras hipotálamo e hipófisis se encuentran conectadas entre sí a través de dos vías:
- una continuidad anatómica de vía nerviosa, que une los núcleos paraventriculares y supraópticos del hipotálamo con la hipófisis posterior o neurohipófisis y cuya función es la de transportar las neurohormonas oxitocina y vasopresina por vía axonal, para su almacenamiento y secreción posterior;[cita requerida]
- una vía sanguínea (sistema porta hipofisario), que conecta la eminencia media y el infundíbulo con el lóbulo anterior de la hipófisis o adenohipófisis y controla, así, la secreción hormonal de esta última.
Sistema Porta hipofisiario editar
La irrigación sanguínea especializada del eje hipotálamo-hipófisis, permite el transporte de los factores activadores o inhibidores producidos por el hipotálamo, que van a hacer efecto a nivel de la hipófisis anterior.
En el humano este sistema deriva de la arteria carótida interna y llega a la hipófisis a través de dos arterias: la arteria hipofisaria superior y la arteria hipofisaria inferior.
Las arterias ingresan a través del tallo hipofisario y se dividen en sinusoides, que descienden y generan:
- un Plexo capilar primario a nivel de la Eminencia media (ME) y
- un Plexo capilar secundario a nivel de la lóbulo anterior de la hipófisis, conformando los vasos del sistema porta para llevar las hormonas hipotalámicas hasta sus respectivos receptores en la hipófisis.[5]
Mecanismos de regulación hormonal editar
Cada una de las hormonas producidas tanto en el hipotálamo como en la hipófisis tiene una serie de hormonas liberadoras e inhibidoras de la secreción.[6]
Mecanismos de regulación posteriores editar
Vasopresina editar
La vasopresina es sintetizada en el núcleo supraóptico y transportada a través de los axones neuronales por medio de las neurofisinas hasta la neurohipófisis. Está mediada por los cambios en la osmolaridad de la sangre; de esta forma, si la osmolaridad es alta, la síntesis de esta hormona aumentará, lo que producirá, en su tejido diana (el riñón), la retención de agua, con lo cual se normalizará la osmolaridad sanguínea.[3]
Oxitocina editar
La oxitocina es producida en el núcleo paraventricular y, al igual que la vasopresina, es transportada por las neurofisinas hasta la hipófisis posterior. La liberación de esta hormona está determinada principalmente durante dos momentos de la vida de la mujer: en el momento del parto, en donde produce la contracción uterina, que evita una hemorragia posparto, y durante la succión del lactante, donde favorece el aumento de tamaño de la glándula mamaria y la producción de leche.
Mecanismos de regulación anteriores editar
Hormona liberadora de gonadotropina editar
La función de la hormona liberadora de gonadotrofina (GnRH) consiste en estimular a la adenohipófisis para la producción de gonadotrofinas (FSH y LH), las cuales tienen como tejido diana las gónadas y favorecen la ovulación en las mujeres y la producción de espermatozoides en los hombres. Está regulada por la concentración de andrógenos o estrógenos en la y factores psicológicos.
Hormona liberadora de tirotropina editar
La hormona liberadora de tirotropina (TRH) estimula la producción de la hormona estimulante de la tiroides (TSH) y de la prolactina en la adenohipófisis. Está regulada por los niveles de hormona tiroidea en el plasma.[6]
Hormona liberadora de hormona adrenocorticotropa editar
La hormona liberadora de hormona adrenocorticotropa (CRH) produce la secreción de hormona adrenocorticotropa (ACTH) en la adenohipófisis, y su tejido diana es la corteza de la glándula suprarrenal, en donde produce síntesis de cortisol y de andrógenos. Su secreción está relacionada con situaciones de estrés físico o emocional como, por ejemplo: las variaciones térmicas del cuerpo, el dolor, el miedo o el cansancio, y es controlada a su vez por los niveles de glucocorticoides en la sangre.
Hormona liberadora de la hormona del crecimiento editar
La hormona liberadora de la hormona del crecimiento GHRH o somatocrinina, aumenta la producción de hormona de crecimiento en la adenohipófisis, y favorece el crecimiento y la diferenciación celular de todos los tejidos del organismo, al inducir la síntesis de proteínas y la división celular, además de muchas otras funciones metabólicas.
Su secreción está determinada por la edad, y aumenta en las etapas en las que el cuerpo crece (desde el nacimiento hasta la adolescencia), disminuye progresivamente en la adultez y permanece en un 25% de sus niveles en la infancia. Su síntesis está determinada por múltiples factores, entre ellos el ejercicio, el sueño profundo, la inanición, la hipoglicemia, los traumatismos y la excitación. Su inhibición depende de factores como la hiperglicemia, el incremento de los ácidos grasos libres, el envejecimiento, la obesidad, la somatostatina (hormona inhibidora de la hormona de crecimiento) y la hormona de crecimiento exógena o somatomedina (factor de crecimiento similar a la insulina).
Hormona inhibidora de la liberación de somatotropina editar
La función de la hormona inhibidora de la liberación de somatotropina o somatostatina consiste en la inhibición de la síntesis de hormona del crecimiento o somatotropina. La regulación de esta hormona, al igual que la de la somatocrinina, depende de varios factores (véase párrafo anterior).
Factor inhibidor de la liberación de prolactina editar
El factor inhibidor de la liberación de prolactina (PIF) inhibe la producción de prolactina por parte de la adenohipófisis, y su síntesis depende de muchos factores. Al comienzo se creía que únicamente la dopamina era la encargada de la inhibición de la liberación de prolactina, pero análisis cuantitativos de dopamina en el sistema porta hipofisiario han demostrado que los niveles de este neurotransmisor no son suficientes para ejercer todo el efecto, por lo cual se cree que intervienen otra serie de sustancias tales como el ácido gamma aminobutírico (GABA) o la somatostatina.[7]
Véase también editar
Referencias editar
- ↑ OPS, OMS (ed.). «Sistema Hipotálamo-Hipofisario». Biblioteca virtual de salud, Descriptores de salud. Consultado el 2 de agosto de 2020.
- ↑ CTO (2014). Manual CTO de Medicina y Cirugía para el ENARM México (1 edición). Tomo Endocrinología: CTO. ISBN 9788415946045.
- ↑ a b Snell, Richard (2006). Neuroanatomía Clínica (6 edición). Editorial Médica Panamericana. p. 416. ISBN 9500600897. Consultado el 12 de agosto de 2015.
- ↑ Crossman, A.R; Neary, D (2007). Neuroanatomía : texto y atlas en color (3a. edición). Barcelona: Elsevier Masson. p. 162. ISBN 9788445817650.
- ↑ Carpenter, M. (1994). Fundamentos de neuroanatomía (4a. edición). Montevideo. Uruguay: Editorial Médica Panamericana. p. 299.
- ↑ a b John E. Hall; Michael Hall (2021). «cap.76: Hormonas hipofisarias y su control por el hipotálamo». Guyton & Hall Tratado de fisiología médica (14a. edición). Elsevier Health Sciences. p. 939-949. Consultado el 23 de noviembre de 2021.
- ↑ Martín-Pérez, Jorge (2010). Fisiología humana (4a. edición). México, D. F.: McGraw-Hill-Interamericana. ISBN 978-607-15-0349-7.