Corazón humano
El corazón (del latín cor) es el órgano principal del aparato circulatorio humano.[1] Es un órgano muscular hueco, de paredes gruesas y contráctiles, que funciona como una bomba impulsando la sangre a través de las arterias para distribuirla por todo el cuerpo. Está situado en el centro de la cavidad torácica, entre el pulmón derecho y el pulmón izquierdo.[2][3]
| Corazón | ||
|---|---|---|
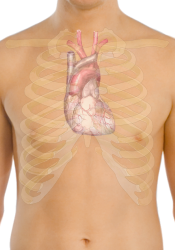 Corazón humano y su ubicación en el tórax | ||
 Vista frontal de un corazón humano. Las flechas blancas indican el flujo normal de la sangre. | ||
| Nombre y clasificación | ||
| Latín | [TA]: cor | |
| TA | A12.1.00.001 | |
| Gray | pág.526 | |
| Información anatómica | ||
| Estudiado (a) por | Cardiología | |
| Región | Mediastino | |
| Sistema | circulatorio | |
| Arteria |
coronaria derecha coronaria izquierda. | |
| Vena |
cardíaca magna cardíaca media cardíaca menor cardíacas anteriores. | |
| Nervio | vago | |
| Información fisiológica | ||
| Función | Bombear sangre a través de los vasos sanguíneos | |
| Tipo de músculo | Cardiaco | |
| Peso aproximado |
300-350 g (varón adulto) 250-300 g (mujer adulta) | |
|
| ||
Tiene el tamaño de un puño, pesa entre 250 y 300 gramos en mujeres y entre 300 y 350 gramos en hombres, lo que equivale al 0,40 % del peso corporal.[4] La especialidad médica que estudia sus afecciones recibe el nombre de cardiología.
Anatomía
editarLocalización
editarEl corazón es un órgano muscular hueco cuya función es impulsar la sangre a través de los vasos sanguíneos del organismo. Se localiza en la región central del tórax, en el mediastino medio e inferior, entre los dos pulmones. Está rodeado por una membrana fibrosa gruesa llamada pericardio. El corazón tiene la forma de una pirámide inclinada, la porción puntiaguda de la pirámide está inclinada hacia la izquierda y abajo, mientras que la base mira hacia arriba y es el área de donde surgen los grandes vasos sanguíneos que entran y salen del órgano. La parte inferior del corazón descansa sobre el diafragma, las caras laterales están contiguas al pulmón derecho e izquierdo y la cara anterior se sitúa detrás del esternón.[5]
Cámaras o cavidades cardíacas
editarEl corazón está dividido en cuatro cámaras o cavidades: dos superiores, llamadas aurícula derecha (atrio derecho) y aurícula izquierda (atrio izquierdo); y dos inferiores, llamadas ventrículo derecho y ventrículo izquierdo. Las aurículas reciben la sangre del sistema venoso y la transfieren a los ventrículos, desde donde es impulsada a la circulación arterial.
- Corazón derecho. La aurícula derecha y el ventrículo derecho forman el corazón derecho. La aurícula derecha recibe la sangre que proviene de todo el cuerpo a través de la vena cava superior y vena cava inferior. El ventrículo derecho impulsa la sangre no oxigenada hacia los pulmones a través de la arteria pulmonar.
- Corazón izquierdo. La aurícula izquierda y el ventrículo izquierdo forman el corazón izquierdo. La sangre oxigenada proveniente de los pulmones desemboca a través de las cuatro venas pulmonares en la aurícula izquierda. El ventrículo izquierdo impulsa la sangre oxigenada a través de la arteria aorta para distribuirla por todo el organismo.
El tejido que separa el corazón derecho del izquierdo se denomina septo o tabique. Funcionalmente se divide en dos partes no separadas: la superior, o tabique interauricular, y la inferior, o tabique interventricular. Este último es especialmente importante, ya que por él discurre el fascículo de His, que permite llevar el impulso eléctrico a las partes más bajas del corazón.[6]
Grandes vasos
editarEn el corazón entran o salen los vasos sanguíneos de mayor calibre y más importantes del organismo. Son los siguientes:[5]
- Arterias
- Arteria aorta. Surge del ventrículo izquierdo, tiene alrededor de 3 cm de diámetro en su inicio y da origen a todas las ramas arteriales que aportan sangre a los órganos internos, los músculos, y el resto de sistemas.[7]
- Arteria pulmonar. Surge del ventrículo derecho, tiene 2,5 cm de diámetro y lleva la sangre a los pulmones para que se oxigene.
- Venas
- Vena cava superior. Desemboca en la aurícula derecha, transporta la sangre venosa procedente de la cabeza, el cuello, el tórax y los miembros superiores.
- Vena cava inferior. Desemboca en la aurícula derecha, transporta la sangre venosa procedente del abdomen, la pelvis y los miembros inferiores.
- Venas pulmonares. Las cuatro venas pulmonares tienen cada una de ellas un diámetro de alrededor de 15 mm, desembocan en la aurícula izquierda y transportan sangre oxigenada procedente de los pulmones.
Válvulas cardíacas
editarLas válvulas cardíacas principales se encuentran en los conductos de salida de las cuatro cavidades del corazón, donde cumplen la función de impedir que la sangre fluya en sentido contrario.[8] Están situadas entre las aurículas y ventrículos o entre los ventrículos y las arterias de salida. Son las cuatro siguientes:
- válvula tricúspide, que separa la aurícula derecha del ventrículo derecho.
- válvula pulmonar, que separa el ventrículo derecho de la arteria pulmonar.
- válvula mitral o bicúspide, que separa la aurícula izquierda del ventrículo izquierdo.
- válvula aórtica, que separa el ventrículo izquierdo de la arteria aorta.
Las válvulas actúan a modo de puertas que sólo permiten el flujo de sangre en la dirección correcta, cada valvula dispone de varias valvas que encajan entre sí y proporcionan un perfecto cierre al mecanismo. La válvula tricúspide consta de 3 valvas y la mitral de dos, por lo que también se conoce como válvula bicúspide. Las válvulas pulmonar y aórtica cuentan con tres valvas cada una con forma de semiluna por lo que en conjunto se llaman válvulas semilunares o sigmoideas. Las válvulas tricúspide y mitral disponen además de unas finas prolongaciones llamadas cuerdas tendinosas, actúan como tensores y sirven para evitar que los componentes valvulares se prolapsen en dirección a la aurícula cuando el ventrículo se contrae. Las cuerdas tendinosas se insertan en unas proyecciones de la pared del ventrículo denominadas músculos papilares.[3]
Capas del corazón
editarDe adentro hacia afuera el corazón presenta las siguientes capas:
- Endocardio. Tapiza las cavidades internas del corazón, tanto aurículas como ventrículos. Está formado por una capa endotelial, en contacto con la sangre, que se continua con el endotelio de los vasos, y una capa de tejido conjuntivo laxo que por su localización se denomina subendocárdica.
- Miocardio. Es la capa más ancha y representa la mayor parte del grosor del corazón. Está formada por tejido muscular encargado de impulsar la sangre mediante su contracción. La anchura del miocardio no es homogénea, es mucho mayor en el ventrículo izquierdo y menor en el ventrículo derecho y las aurículas. La mayor parte de las células que componen el miocardio son cardiomiocitos, células musculares contráctiles con forma de cilindro que contienen miofibrillas de las mismas características que las del músculo estriado. Existen también en el miocardio células mioendocrinas que en respuesta a un estiramiento excesivo secretan el péptido natriurético atrial que actúa disminuyendo la presión arterial. Por otra parte el sistema de conducción de los impulsos eléctricos del corazón está formado por cardiomiocitos modificados especializados en esta función.
- Pericardio. Es una membrana fibroserosa que envuelve al corazón separándolo de las estructuras vecinas. Forma una especie de bolsa o saco que cubre completamente al corazón y se prolonga hasta las raíces de los grandes vasos. Se divide en una capa visceral en contacto con el miocardio y una capa parietal o externa, entre ambas se encuentra la cavidad pericárdica que contiene una pequeña cantidad de líquido que facilita el deslizamiento de las dos capas (líquido pericárdico).[9]
Vascularización del corazón
editarEl corazón precisa oxígeno y nutrientes para que el miocardio pueda realizar su trabajo de contracción, el aporte de sangre a las células del corazón se realiza mediante las dos arterias coronarias, la arteria coronaria derecha y la izquierda, ambas son las primeras ramas que emite la arteria aorta.[2]
La arteria coronaria derecha inicia su recorrido en la cara anterior del corazón, entre la aurícula y el ventrículo derecho, posteriormente pasa a la parte posterior del corazón y se transforma en la arteria coronaria descendente posterior que aporta sangre a la zona posterior del ventrículo izquierdo.
La arteria coronaria izquierda, tras surgir de la aorta se divide inmediatamente en 2 ramas que se llaman arteria coronaria descendente anterior y arteria circunfleja.
- La arteria coronaria descendente anterior transcurre por la superficie anterior del corazón y aporta sangre a la pared anterior del ventrículo izquierdo.
- La arteria circunfleja recorre el espacio entre la aurícula y el ventrículo izquierdos y da origen a varias ramas que nutren la pared anterior y lateral del ventrículo izquierdo.
Inervación del corazón
editarEl corazón recibe fibras nerviosas procedentes del sistema nervioso simpático y del sistema nervioso parasimpático.[10]
Las fibras del sistema nervioso simpático proceden de los ganglios simpáticos cervicales de donde parten el nervio cardíaco cervical superior, el nervio cardíaco cervical medio y el nervio cardíaco cervical inferior. Al llegar al corazón estos nervios se ramifican y forman los plexos cardíacos simpáticos.
Las fibras del sistema nervioso parasimpático llegan al corazón procedentes del nervio vago cuando alcanzan el órgano se ramifican formando un plexo nervioso.
Embriología
editarEl sistema circulatorio es el primer sistema funcional del embrión de un vertebrado. El corazón fetal manifiesta actividad a partir de la tercera semana del desarrollo embrionario. La formación del corazón empieza en la línea primitiva del embrión a partir de células del mesodermo.[11] En la 5.ª semana la frecuencia cardiaca del embrión es entre 400-500 latidos/min, disminuye progresivamente hasta alcanzar en la 10.ª semana 180-200 latidos/min.[12] [13][14]
El tubo cardíaco primitivo da origen a una estructura conocida como asa cardíaca, la cual está formada de 4 partes en sentido caudo-craneal: Seno venoso, aurícula primitiva, ventrículo primitivo y bulbo arterioso, este último da origen a los troncos de los grandes vasos arteriales. Para darle la forma correcta al corazón, el asa cardíaca realiza un plegamiento que hace que la aurícula primitiva quede por encima del ventrículo primitivo.
Entre el día 27 y 37 de vida intrauterina ocurren cuatro procesos de tabicación interna del corazón, formando definitivamente ambos ventrículos y aurículas, y dividiendo la arteria pulmonar de la aorta, estos procesos son los siguientes:[15]
- Tabicación aurículo-ventricular. Separa las aurículas de los ventrículos.
- Tabicación interauricular. Separa la aurícula derecha de la izquierda.
- Tabicación interventricular. Un tabique o septo separa ambos ventrículos.
- Tabicación troncoconal. Da origen a la arteria aorta y arteria pulmonar, se forma un tabique separando ambas arterias y ubicándolas en su respectivo ventrículo.
Fisiología
editarEl corazón como bomba
editarEl sistema circulatorio está formado por vasos sanguíneos que transportan sangre desde el corazón y hacia el corazón. Las arterias transportan la sangre desde el corazón al resto del cuerpo, y las venas la trasportan desde el cuerpo hasta el corazón.
El corazón es un órgano muscular autocontrolado, una bomba impelente formada por dos bombas en paralelo que trabajan al unísono para propulsar la sangre hacia todos los órganos del cuerpo. Las aurículas son cámaras de recepción, que envían la sangre que reciben hacia los ventrículos, que funcionan como cámaras de expulsión. El circuito completo consta de los siguientes pasos:
- La aurícula derecha recibe sangre poco oxigenada desde los diferentes órganos a través de la vena cava inferior y la vena cava superior.
- La aurícula derecha traspasa la sangre al ventrículo derecho a través de la válvula tricúspide.
- El ventrículo derecho impulsa la sangre a través de la válvula pulmonar hacia la arteria pulmonar y los pulmones.
- La sangre se oxigena a su paso por los pulmones y vuelve al corazón izquierdo a través de las venas pulmonares, entrando en la aurícula izquierda.
- Desde la aurícula izquierda la sangre atraviesa la válvula mitral y pasa al ventrículo izquierdo.
- Desde el ventrículo izquierdo, la sangre es propulsada a través de la válvula aórtica hacia la arteria aorta de la que parten numerosas ramas para proporcionar oxígeno a todos los tejidos del organismo.
- Una vez que los diferentes órganos han captado el oxígeno de la sangre arterial, la sangre pobre en oxígeno entra en el sistema venoso y retorna a la aurícula derecha a través de la vena cava inferior y vena cava superior, cerrándose el circuito.
Gasto cardiaco
editarSe llama gasto cardíaco a la cantidad de sangre que bombea cada uno de los ventrículos del corazón en el periodo de un minuto. El gasto cardíaco depende de la frecuencia cardíaca y el volumen expulsado a lo largo de la contracción de un ventrículo (volumen de eyección). De esta forma el gasto cardíaco de una persona que tenga una frecuencia de 70 latidos por minuto y 68 mL de volumen de eyección sería el siguiente: GC = 70 x 68 = 4760 mL/minuto. A lo largo de la vida de una persona el corazón realiza una tarea formidable, bombeando unos 7000 litros de sangre al día durante muchos años.[16]
Otras funciones del corazón
editarAdemás de su actividad principal como bomba impulsora de la sangre, el corazón tiene otras funciones:
- Secreción del péptido natriurético auricular. Es una hormona peptídica liberada principalmente por la aurícula derecha en respuesta al aumento de distensibilidad de las cámaras cardíacas, actúa aumentando la eliminación de orina y sodio por el riñón y dilatando los vasos sanguíneos (vasodilatación).
- Las paredes de las aurículas disponen de sensores de presión llamados barorreceptores.
Ciclo cardíaco
editarUn ciclo cardíaco está formado por una fase de relajación y llenado ventricular (diástole) seguida de una fase de contracción y vaciado ventricular (sístole). Se denomina sístole a la contracción del ventrículo para expulsar la sangre hacia los tejidos. Se denomina diástole a la relajación del ventrículo para recibir la sangre procedente de las aurículas.[17] La sístole ventricular va precedida de la contracción de las aurículas que facilitan el llenado rápido del ventrículo, la contracción de las aurículas se llama a veces presístole o sístole aurícular.
El ciclo cardíaco ocurre de forma simultánea en los dos ventrículos, la diferencia fundamental entre el corazón derecho e izquierdo radica en que el derecho impulsa la sangre hacia la arteria pulmonar que presenta una presión muy inferior a la arteria aorta. Por ello el trabajo que debe realizar el ventrículo derecho para impulsar la sangre es menor y el miocardio del ventrículo derecho es menos grueso que el del ventrículo izquierdo.[18]
Sistema de conducción del impulso eléctrico del corazón
editarEl músculo cardíaco es miogénico, esto significa que se excita eléctricamente a sí mismo, a diferencia del músculo esquelético que necesita de un estímulo procedente del cerebro para su contracción. Las contracciones rítmicas se producen espontáneamente y a intervalos regulares. El sistema de conducción eléctrico del corazón está constituido por un grupo de células musculares especializadas en generar y propagar el impulso nervioso. Las estructuras que conforman el sistema son las siguientes:
- Nódulo sinoauricular, también llamado nódulo sinusal. Es el que inicia el impulso cardiaco por lo que se considera el marcapasos natural del corazón. Desde el nódulo sinoauricular el impulso eléctrico atraviesa las aurículas y alcanza el nódulo auriculoventricular.[2]
- Nódulo auriculoventricular, también llamado nódulo de Aschoff-Tawara, se encuentra situado a la altura de la aurícula derecha. Desde este nódulo el impulso llega a los ventrículos a través del fascículo auriculoventricular.[2]
- Fascículo auriculoventricular, constituye el único camino por el que el impulso nervioso pasa de la aurícula al ventrículo. Está formado por el fascículo de His que se divide en las ramas derecha e izquierda y se ramifica en las fibras de Purkinje.[2]
La distribución del sistema de conducción hace que se produzca la contracción simultánea de los dos ventrículos desde la región del vértice hasta la base.
La actividad eléctrica del corazón puede ser analizada con electrodos situados en la superficie de la piel, esta técnica se utiliza para el diagnóstico médico y recibe el nombre de electrocardiograma, ECG o EKG.
Frecuencia cardíaca
editarLa frecuencia cardiaca en reposo oscila habitualmente entre 60 y 80 latidos por minuto, no obstante frecuencias fuera de este rango se consideran normales en muchos casos, atletas entrenados pueden tener frecuencias de 50 latidos por minuto o incluso inferiores, por el contrario personas normales en estado de ansiedad o nerviosismo pueden presentar frecuencias superiores a 110 latidos por minuto.
Aunque el corazón genera sus propios impulsos en el nódulo sinoauricular, la frecuencia cardíaca está determinada también por otros factores, entre ellos la adrenalina producida por las glándulas suprarrenales y los impulsos nerviosos del sistema nervioso simpático y el sistema nervioso parasimpático. Las fibras nerviosas simpáticas producen estímulos en respuesta a una reacción de alarma o a una actividad física incrementada, estos estímulos actúan sobre el nódulo sinoauricular y provocan aumento de la velocidad de contracción del miocardio con incremento de la frecuencia cardiaca, además influyen directamente sobre las fibras musculares del miocardio incrementando la fuerza de contracción. Por el contrario los estímulos del sistema nervioso parasimpático tienen una acción contraria, actúan sobre el corazón a través del nervio vago y disminuyen la frecuencia cardíaca ralentizando los impulsos generados por el nódulo sinoauricular. De esta forma el corazón puede adaptarse con facilidad a necesidades cambiantes y aumentar o disminuir el volumen de sangre que propulsa según lo necesite el organismo.[2]
Propiedades del corazón
editarEl músculo cardiaco tiene cinco propiedades fundamentales:[19]
- Batmotropismo: También llamado excitabilidad, es la capacidad de las células musculares del corazón de despolarizarse y generar un potencial de acción ante la llegada de un estímulo eléctrico.
- Inotropismo: También llamado contractibilidad, hace referencia a la capacidad contráctil del corazón. Se dice que un medicamento tiene un efecto inotrópico positivo cuando mejora la capacidad de contracción, por el contrario el efecto inotrópico negativo indica disminución de esta capacidad. La adrenalina y la noradrenalina, por ejemplo, son sustancias de efecto inotrópico positivo.[20]
- Cronotropismo: También llamado automatismo, hace referencia a la capacidad del corazón para generar automáticamente potenciales de acción a una frecuencia determinada que provocan contracciones periódicas. Se dice que un estímulo o sustancia tiene efecto cronotrópico positivo cuando aumenta la frecuencia cardiaca y efecto cronotrópico negativo cuando la disminuye.
- Dromotropismo: El término dromotropismo o conductibilidad se refiere a la capacidad que presenta el corazón de realizar la transmisión de impulsos eléctricos a través del sistema de conducción eléctrica del corazón.
- Lusinotropismo. Este término hace referencia a la capacidad de relajación del músculo cardiaco. Puede considerarse como lo contrario a inotropismo.[21]
Ruidos cardiacos
editarCuando se utiliza un estetoscopio para escuchar el sonido que produce el corazón, se pueden distinguir dos ruidos:
- El primero de estos sonidos corresponde a la contracción de los ventrículos y el cierre de las válvulas auriculoventriculares (mitral y tricúspide);
- El segundo sonido corresponde a la relajación de los ventrículos y el cierre de las válvulas pulmonar y aórtica.
Enfermedades
editarLas enfermedades cardiovasculares son la causa más importante de muerte a nivel mundial. Las enfermedades del corazón que globalmente representan un problema de salud más importante son la cardiopatía isquémica y la insuficiencia cardíaca.
- Cardiopatía isquémica. Se debe a la disminución del flujo sanguíneo que recibe el corazón a través de las arterias coronarias como consecuencia de ateroesclerosis; dentro de la cardiopatía isquémica se incluye la angina de pecho y el infarto de miocardio. Los principales factores de riesgo conocidos son el tabaquismo, obesidad, diabetes mellitus, cifras elevadas de colesterol e hipertensión arterial.[22]
- Insuficiencia cardiaca. Es la consecuencia final de la mayor parte de las enfermedades del corazón y puede ser aguda o crónica; esta última es un trastorno de larga duración que cursa con descompensaciones o agravamientos periódicos y constituye una causa importante de mortalidad e ingreso hospitalario.[22]
- Miocardiopatías. Son un grupo de enfermedades que afectan al músculo del corazón. Algunas provocan un engrosamiento anormal del músculo cardíaco (miocardiopatía hipertrófica), otras hacen que el corazón se expanda y debilite de forma anormal (miocardiopatía dilatada). En algunos casos el músculo cardíaco se vuelva rígido y no pueda relajarse completamente entre las contracciones (miocardiopatía restrictiva). Estas afecciones suelen ser genéticas y pueden heredarse, la miocardiopatía dilatada, sin embargo, puede estar causada por sustancias tóxicas como el alcohol. Muchas miocardiopatías pueden provocar insuficiencia cardíaca en las últimas fases de la enfermedad.[22]
- Cardiopatías congénitas. Conjunto de enfermedades del corazón y los grandes vasos que se originan antes del nacimiento durante la vida intrauterina. La mayoría se deben a un desarrollo defectuoso del embrión durante el embarazo, cuando se forman las estructuras cardiovasculares principales. Algunas producen trastornos leves, pero otras son muy graves e incompatibles con la vida; entre las más frecuentes se encuentran la comunicación interauricular, la comunicación interventricular, el ductus arterioso persistente, la coartación de aorta y la tetralogía de Fallot.
- Valvulopatías. Son todas aquellas enfermedades que afectan a las válvulas cardíacas; pueden dividirse en estenosis, cuando la luz de la válvula se estrecha lo cual dificulta el paso de la sangre, o insuficiencia, cuando se produce regurgitacion de la sangre en sentido inverso. Ejemplos de valvulopatías son la estenosis aórtica y la insuficiencia mitral.[23]
- Arritmias. Las arritmias cardíacas, o trastornos del ritmo, son cualquier alteración que se produzca en la secuencia normal de contracción y relajación del corazón. Existen multitud de tipos de arritmia, y su gravedad y consecuencias clínicas son muy diversas. En algunos casos pasan desapercibidas, sin embargo ciertos tipos tienen importantes repercusiones sobre la función cardíaca. Ejemplos de arritmia son la fibrilación auricular, la extrasístole ventricular y la fibrilación ventricular.[24]
Procedimientos diagnósticos
editar- Auscultación. Mediante la auscultación pueden detectarse sonidos anómalos del corazón y la existencia de soplos. Los soplos cardíacos son ondas sonoras de una frecuencia comprendida entre 20 y 2000 hertzios que se producen como consecuencia de turbulencias en el flujo sanguíneo del corazón o los vasos sanguíneos. Pueden deberse a una lesión valvular, una comunicación anómala entre el corazón derecho y el izquierdo u otras causas. Determinados soplos no son consecuencia de enfermedad y se llaman soplos funcionales[25]
- Electrocardiograma. Consiste en el registro en papel de la actividad eléctrica del corazón. Se realiza colocando varios electrodos en la piel y detectando diferencias de potencial entre ellos. El registro que se obtiene de esta forma es muy empleado en medicina con fines diagnósticos y aporta numerosos datos especialmente útiles para la detección de los trastornos del ritmo cardiaco, conocidos de forma genérica como arritmias.[26]
- Ecocardiografía. Esta técnica utiliza ultrasonidos para obtener imágenes del corazón de gran precisión que permiten valorar tanto la anatomía del corazón y sus alteraciones como la función del órgano. Al no utilizar radiaciones ionizantes no provoca efectos adversos. Es un procedimiento inocuo, indoloro y de gran utilidad en cardiología.[27]
- Holter de electrocardiografía. Consiste en la monitorización ambulatoria del registro electrocardiográfico por un tiempo prolongado, habitualmente veinticuatro horas.
- Resonancia magnética cardíaca. Es la aplicación de la resonancia magnética al campo de la cardiología. Se obtienen imágenes de gran calidad sin necesidad de procedimientos invasivos. Permite estudiar tanto la función como la anatomía del corazón y presenta algunas ventajas sobre la ecocardiografía. Tiene una buena capacidad para la diferenciación de tejidos sin necesidad de utilizar contraste intravenoso.[28][29]
- Ergometría. También llamada prueba de esfuerzo, consiste en realizar un registro continuado del electrocardiograma durante la realización de un esfuerzo controlado, con la finalidad de detectar alteraciones que no son visibles en estado de reposo. Se emplea principalmente para el diagnóstico de la cardiopatía isquémica.
- Cateterismo cardíaco. Es un procedimiento con finalidad de diagnóstico o tratamiento que consiste en insertar un catéter en el sistema vascular, el cual se hace avanzar hasta las cavidades cardíacas y las arterias coronarias.[30]
- Coronariografía. Consiste en la administración por vía intravascular de un contraste radiopaco en las arterias coronarias; tras la inyección del contraste se consiguen ver, mediante rayos X, las arterias coronarias y visualizar estenosis u obstrucciones en la misma. La técnica requiere como paso previo un cateterismo cardíaco.[30]
Referencias
editar- ↑ «Heart». SeymourSimon.com.
- ↑ a b c d e f Barbara Janson Cohen: Memmler. El cuerpo humano, salud y enfermedad, ISBN 978-84-96921-56-6, 11.ª edición. Consultado el 17 de febrero de 2017.
- ↑ a b Antonio López, Carlos Facaya: Libro de salud cardiovascular del Hospital Clínico San Carlos y la Fundación BBVA. Consultado el 26 de febrero de 2017.
- ↑ Marisé Morales. Universidad Francisco de Victoria. Anatomía con orientación clínica. Lippert. ISBN 9788471018847. Consultado el 11 de octubre de 2017.
- ↑ a b Jesús A. F. Tresguerres: Anatomía y fisiología del cuerpo humano. Consultado el 17 de febrero de 2017.
- ↑ Moore, K.L.; A.F. Dalley (2007). Anatomie médicale. Aspects fondamentaux et applications cliniques. (2eme edición). Bruxelles: De Boeck & Larcier S.A. (trad. française). ISBN 978-2-8041-5309-0.
- ↑ IMAIOS SAS. «Anatomy of the aorta» (en inglés). Consultado el 18 de octubre de 2017.
- ↑ Tortora, Gerard J.; Anagnostakos, Nicholas P.: Principios de Anatomía y Fisiología, sexta edición, 1993, ISBN 970-613-045-4.
- ↑ Eynard, Aldo (2008). Histología y embriología del ser humano : bases celulares y moleculares (4a. edición). Buenos Aires ; Madrid: Panamericana. ISBN 9789500606028.
- ↑ Michel Latarjet, Alfredo Ruiz Liard: Anatomía humana, 4.ª edición.
- ↑ Los segmentos cardíacos primitivos, su implicación en la cardiogénesis normal aplicada a la cardiología pediátrica. Arch. Cardiol. Méx. vol. 76, supl. 4, México, oct./dic. 2006.
- ↑ Libros de autores cubanos: Ultrasonografía. Consultado el 20 de febrero de 2017.
- ↑ «Gillian Pocock, Christopher D Richards (2005) Fisiología humana: La base de la medicina.». pág. 536.
- ↑ «J González-Merlo, J.R. del Sol Obstetricia.». pág. 119.
- ↑ «Main Frame Heart Development». Meddean.luc.edu. Consultado el 20 de febrero de 2017.
- ↑ Guyton-Hall: Tratado de fisiología médica, 12.ª edición. Consultado el 20 de febrero de 2017.
- ↑ Javier Passcuzi: Ciclo cardíaco. Archivado el 18 de noviembre de 2016 en Wayback Machine. Consultado el 20 de febrero de 2017.
- ↑ Tortora-Derrickson: Principios de anatomía y fisiología, 11.ª edición. Consultado el 20 de febrero de 2017.
- ↑ Luis Alberto Gonano: Mecanismos celulares responsables de la cardiotoxicidad de los digitálicos. Archivado el 19 de diciembre de 2016 en Wayback Machine. Tesis doctoral, 2015.
- ↑ Fisiología Humana. Un Enfoque Integrado, 8ª edición, 2019. Autor:Silverthorn, D. Consultado el 10 de mayo de 2023.
- ↑ Lusitropismo. Diccionario médico CUN.
- ↑ a b c Longo, Dan; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Jameson, J.; Loscalzo, Joseph (11 de agosto de 2011). Harrison's Principles of Internal Medicine (18 edición). McGraw-Hill Professional. p. 1811. ISBN 978-0-07-174889-6.
- ↑ Nicki R. Colledge; Brian R. Walker; Stuart H. Ralston, eds. (2010). Davidson's principles and practice of medicine (21st edición). Edinburgh: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7.
- ↑ Arritmias cardíacas y su tratamiento. Autor: José Antonio Lozano. Consultado el 9 de septiembre de 2022.
- ↑ Fernández Pineda L, López Zea M.: Exploración cardiológica. AEPap ed. Curso de Actualización Pediatría 2005. Madrid: Exlibris Ediciones; 2005. p. 177-185.
- ↑ Dale Dubin: Electrocardiografía práctica 3.ª ed., ISBN 9789682500824, 1986.
- ↑ El ecocardiograma. Imagen Diagn 2010;1:14-8 - DOI: 10.1016/S2171-3669(10)70004-4. Consultado el 2 de marzo de 2017.
- ↑ Marinela Chaparro-Muñoza, Sanjay K. Prasad: Valor diagnóstico de la resonancia magnética cardiaca en la insuficiencia cardiaca: estado actual. Cardiocore 2011;46:4-12, DOI: 10.1016/j.carcor.2011.01.004.
- ↑ Fundación Española del Corazón: Resonancia magnética cardíaca. Consultado el 3 de marzo de 2017.
- ↑ a b Fundación española del corazón: Cateterismo cardíaco y coronariografía. Consultado el 2 de marzo de 2017.
Bibliografía
editar- Guyton y Hall. (2000). Tratado de Fisiología Médica. (Décima edición) Editorial McGraw Hill.
- Colas, e. a. (2000). Conotruncal myocardium arises from a secondary heart field. Development.
- DeHaan, R. L. (1959). Cardia bifida and the development of pacemaker function in the early chick heart. Developmental Biology.
- Jorge L. Sepulveda, e. a. (1998). GATA-4 and Nkx-2.5 Coactivate Nkx-2 DNA Binding Targets: Role for Regulating Early Cardiac Gene Expression.
- Linask, K. K. (2003). Regulation of heart morphology: Current molecular and cellular perspectives on the coordinated emergence of cardiac form and function. birth defects research.
- Marcos S. Simões-Costa, M. V. (2005). The evolutionary origin of cardiac chambers.
- Nascone, M. (1995). Anterior Endoderm Is Sufficient to Rescue Foregut Apoptosis and Heart Tube Morphogenesis in an Embryo Lacking Retinoic Acid.
- Scott, G. F. (2006 ). Developmental biology. Sinauuer Asosociates, Inc.
Enlaces externos
editar- Wikimedia Commons alberga una galería multimedia sobre Corazón humano.
- Wikiquote alberga frases célebres de o sobre Corazón humano.
- Wikcionario tiene definiciones y otra información sobre corazón humano.
- Anatomía y fisiología del corazón, Texas Heart Institute (en español).
- Atlas del corazón (en inglés).